Multipla skleroza predstavlja hroničnu, demijelijnizirajuću inflamatornu bolest centralnog nervnog sistema nepoznate etiologije. Jednom velikom studijom u SAD-u, sprovođenoj na preko 10 miliona mlađih odraslih osoba koji aktivno služe vojsku, u periodu praćenja od 1993.-2013. godine, pokazano je da je rizik od razvoja MS-a nakon infekcije EBV-om oko 32 puta veća u odnosu na infekcije drugim virusima, uključujući i citomegalovirus (CMV) koji je najsličniji EBV. Serumski nivoi neurofilamenata lakog lanca, kao biomarkera aksonalne degeneracije, koji predstavljaju jedan od prvih znakova prekliničke faze MS-a, su povišeni nakon EBV serokonverzije. Ovakvi rezultati se ne mogu povezati sa drugim poznatim faktorima rizika za MS i ukazuju na značaj infekcije EBV- om kao vodećeg uzročnika geneze MS-a.
MS i EBV
Povezanost demijelinizacije, kao imunski posredovanog procesa, najvažnijeg u patogenezi MS-a, odavno je u literaturi povezivan sa virusnim infekcijama, od kojih infekcija EBV-om zauzima primat ( 1,2,3, 4, 5). EBV pripada porodici Herpes virusa i tokom celog svog životnog ciklusa ostaje latentan u B limfocitima do reaktivacije (3).
Ubikvitarnost EBV-a koja se reflektuje kroz prokuženost preko 95% adultne populacije ovim virusom i činjenica da je MS relativno retka bolest, prestavljale su dva realna limitirajuća faktora u dizajniranju dobre kliničke studije.
K. Bjornevik i saradnici. (6) su u saradnji sa vojskom SAD-a, kroz veliku studiju kohorte koja je obuhvatala preko 10 miliona mladih vojnika, identifikovali 955 slučajeva MS-a za vreme praćenja od 20 godina. Za svaki slučaj MS-a analizirana su po 3 uzoraka seruma ispitanika pre razvijanja multiple skleroze. Takođe slučajevi su poređeni sa 2 nasumično odabrana ispitanika (kontrole) koji nisu imali MS, odgovarajućeg uzrasta, pola, rase, vrstom vojne službe i datumima uzrokovanja krvi, a koji su aktivno služili vojsku u trenutku dijagnoze MS-a. Zabeleženi su 801 slučaj MS i 1566 kontrola sa uzrocima seruma koji su bili dostupni za analizu statusa EBV infekcije. Najveći broj ispitanika je bio mlađi od 20 godina u trenutku prvog uzorkovanja krvi, a kod pacijenata koji su razvili MS medijana vremena od prvog uzrokovanja krvi do prvih simptoma MS-a bila je oko 10 godina.
Poređenje sa infekcijom Citomegalovirusom (CMV)
Bihejvioralne karakteristike, lične osobine kao i faktori sredine mogu korelirati sa predispozicijom ka razvoju infekcije i multiple skleroze. S obzirom na identičan način transmisije CMV-a (putem pljuvačke) i etničke/rasne i socioekonomske razlike u dispozitetu inficiranog stanovništva, koje su veoma slične EBV-u, pacijenti inficirani citomegaličnim virusom su predstavljali idealnu negativnu kontrolu za ovo ispitivanje (7, 8). Rezultat je veoma zanimljiv: CMV pozitivni pacijenti imaju manji rizik od razvoja MS-a u odnosu na CMV negativne pacijente, što sugeriše da imunski odgovor na CMV atenuira neželjene efekte EBV-a (9).
Neurofilamenti lakog lanca i MS
Neurofilamenti lakog lanca su biomarkeri koji govore o brzini razvoja MS-a i mogu imati kako dijagnostički, tako i prognostički značaj, a pokazatelji su neuroaksonalne degeneracije (10). Pokazano je da se povišene koncentracije sNfL mogu javiti čak šest godina pre pojave klinički manifestne MS i mogu biti precizniji marker početka razvoja bolesti (11).
Nivoi neurofilamenata lakog lanca su kod baseline EBV negativnih pacijenata koji su inklinirali ka razvitku MS-a bili slični pacijentima koji nisu imali MS (kontrolna grupa) pre i neposredno posle infekcije EBV-om, a značajno povećani u periodu nakon EBV infecije. (Grafikon 1) Takođe, nije bilo znakova neuroaksonalne degeneracije pre EBV serokonverzije kod pacijenata koji su kasnije razvili MS, na taj način pokazujući da EBV infekcija prethodi ne samo kliničkim simptomima bolesti, već i vremenu prvih detektabilnih patoloških mehanizama MS-a.
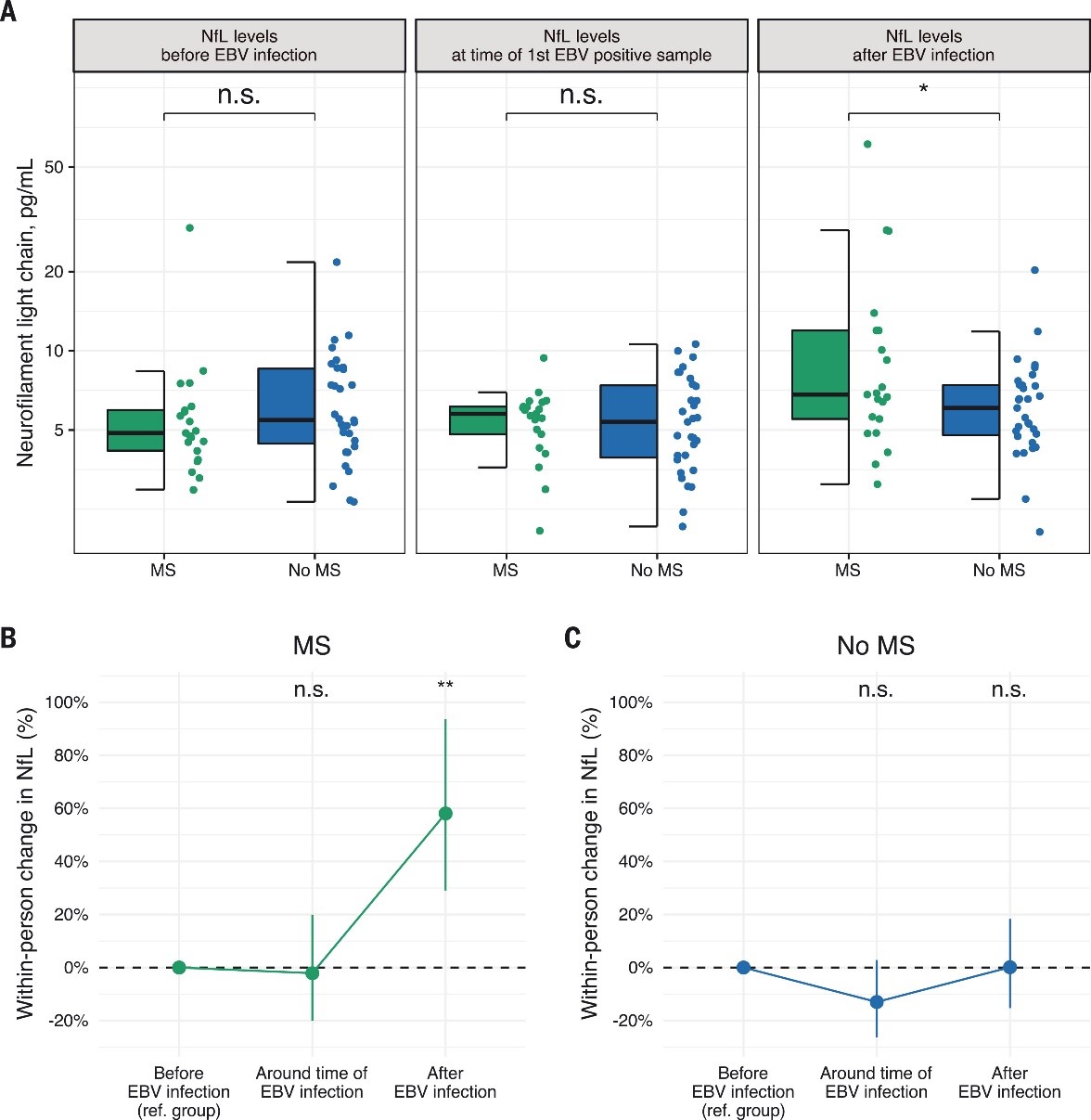
Grafikon 1. EBV infekcija prethodi povećanju sNFL pre razvoja MS-a.
A. Box plotovi sNfL nivoa pre, oko, i nakon vremena EBV infekcije. P<0,05, multivarijantni linearni regresioni model korigovan u odnosu na pol i godine. B. Intrapersonalni povećanje sNfL nivoa kod pacijenata sa MS oko i nakon vremena EBV infekcije u poređenju sa istim pre EBV infekcije. C.Intrapersonalno povećanje nivoa sNfL u kontrolnoj grupi oko i nakon vremena infekcije EBV u poređenju sa nivoima pre EBV infekcije.
Zaključak
Ni jedan od do sada poznatih faktora rizika nema tako snažnu asocijaciju da favorizuje nastanak MS-a, kao što je EBV. Studije navode da se kauzalitet može i ojačati činjenicom da je EBV serokonverzija uočljiva nešto pre pojave lakih lanaca neurofilamenata (biomarkera neuroaksonalne degeneracije) koji su među prvim do sada poznatim znacima preklinčke faze MS-a.
Ekstremno mali rizik od razvoja MS kod EBV negativnih ljudi sugeriše da je najveći broj slučajeva MS-a izaziva upravo EBV, i ovakvu patogenezu je potencijalno moguće prevenirati uvođenjem vakcinacije protiv EBV. Jedan od najznačajnihih terapijskih opcija za lečenje MS su anti CD20 antitela, koji dovode do deplecije cirkulišućih memorijskih B limfocita, primarnog mesta gde perzistira latentna EBV infekcija. (12) Ova činjenica, kao i rezultati EBV specifične T- ćelijske terapije (13), sugerišu da pored toga što EBV izaziva MS, ima ulogu i u kliničkom toku bolesti i može se potencijalno modifikovati antivirusnim lekovima.
Literatura:
1. D. S. Reich, C. F. Lucchinetti, P. A. Calabresi, Multiple sclerosis. N. Engl. J. Med. 378, 169–180 (2018).
2. N. L. Fransen, C.-C. Hsiao, M. van der Poel, H. J. Engelenburg, K. Verdaasdonk, M. C. J. Vincenten, E. B. M. Remmerswaal, T. Kuhlmann, M. R. J. Mason, J. Hamann, J. Smolders, I. Huitinga, Tissue-resident memory T cells invade the brain parenchyma in multiple sclerosis white matter lesions. Brain 143, 1714–1730 (2020).
3. D. A. Thorley-Lawson, Epstein-Barr virus: Exploiting the immune system. Nat. Rev. Immunol. 1, 75–82 (2001).
4. B. Serafini, B. Rosicarelli, D. Franciotta, R. Magliozzi, R. Reynolds, P. Cinque, L. Andreoni, P. Trivedi, M. Salvetti, A. Faggioni, F. Aloisi, Dysregulated Epstein-Barr virus infection in the multiple sclerosis brain. J. Exp. Med. 204, 2899–2912 (2007).
5. Hassani, J. R. Corboy, S. Al-Salam, G. Khan, Epstein-Barr virus is present in the brain of most cases of multiple sclerosis and may engage more than just B cells. PLOS ONE 13, e0192109 (2018).
6. Bjornevik K, Cortese M, Healy BC, Kuhle J, Mina MJ, Leng Y, Elledge SJ, Niebuhr DW, Scher AI, Munger KL, Ascherio A. Longitudinal analysis reveals high prevalence of Epstein-Barr virus associated with multiple sclerosis. Science. 2022 Jan 21;375(6578):296-301. doi: 10.1126/science.abj8222. Epub 2022 Jan 13. PMID: 35025605.
7. H. H. Balfour Jr.., F. Sifakis, J. A. Sliman, J. A. Knight, D. O. Schmeling, W. Thomas, Age-specific prevalence of Epstein-Barr virus infection among individuals aged 6-19 years in the United States and factors affecting its acquisition. J. Infect. Dis. 208, 1286–1293 (2013).
8. M. Lipsitch, E. Tchetgen Tchetgen, T. Cohen, Negative controls: A tool for detecting confounding and bias in observational studies. Epidemiology 21, 383–388 (2010).
9. V. Grut, M. Biström, J. Salzer, P. Stridh, D. Jons, R. Gustafsson, A. Fogdell-Hahn, J. Huang, N. Brenner, J. Butt, N. Bender, A. Lindam, L. Alonso-Magdalena, M. Gunnarsson, M. Vrethem, T. Bergström, O. Andersen, I. Kockum, T. Waterboer, T. Olsson, P. Sundström, Cytomegalovirus seropositivity is associated with reduced risk of multiple sclerosis-a presymptomatic case-control study. Eur. J. Neurol. 28, 3072–3079 (2021).
10. M. Khalil, C. E. Teunissen, M. Otto, F. Piehl, M. P. Sormani, T. Gattringer, C. Barro, L. Kappos, M. Comabella, F. Fazekas, A. Petzold, K. Blennow, H. Zetterberg, J. Kuhle, Neurofilaments as biomarkers in neurological disorders. Nat. Rev. Neurol. 14, 577–589 (2018).
11. K. Bjornevik, K. L. Munger, M. Cortese, C. Barro, B. C. Healy, D. W. Niebuhr, A. I. Scher, J. Kuhle, A. Ascherio, Serum neurofilament light chain levels in patients with presymptomatic multiple sclerosis. JAMA Neurol. 77, 58–64 (2020).
12. S. L. Hauser, A. Bar-Or, G. Comi, G. Giovannoni, H.-P. Hartung, B. Hemmer, F. Lublin, X. Montalban, K. W. Rammohan, K. Selmaj, A. Traboulsee, J. S. Wolinsky, D. L. Arnold, G. Klingelschmitt, D. Masterman, P. Fontoura, S. Belachew, P. Chin, N. Mairon, H. Garren, L. Kappos; OPERA I and OPERA II Clinical Investigators, Ocrelizumab versus interferon beta-1a in relapsing multiple sclerosis. N. Engl. J. Med. 376, 221–234 (2017).
13. M. P. Pender, P. A. Csurhes, C. Smith, N. L. Douglas, M. A. Neller, K. K. Matthews, L. Beagley, S. Rehan, P. Crooks, T. J. Hopkins, S. Blum, K. A. Green, Z. A. Ioannides, A. Swayne, B. T. Aftab, K. D. Hooper, S. R. Burrows, K. M. Thompson, A. Coulthard, R. Khanna, Epstein-Barr virus-specific T cell therapy for progressive multiple sclerosis. JCI Insight 3, e124714 (2018).